 La rapida diffusione del Covid-19 ha messo a dura prova il sistema sanitario. La sola possibilità che siano i medici e il personale sanitario, troppo spesso senza attrezzature adeguate a lottare per fornire assistenza ai pazienti contagiati dal virus, non può essere la soluzione a lungo termine. Fronteggiare l’emergenza con la grave carenza di idonei Dispositivi di protezione individuale (Dpi) e di dispositivi medici salvavita ha purtroppo contribuito a determinare un alto numero di decessi quotidiano. Avremmo assistito ad un ridotto numero di decessi se fossero stati disponibili ventilatori polmonari in numero adeguato? Le cronache, ma anche la querelle nata tra opinionisti e società scientifiche, riportano come forse in casi selezionati ci sia stata la necessità di fare scelte in relazione alla disponibilità o meno di supporti rianimatori.
La rapida diffusione del Covid-19 ha messo a dura prova il sistema sanitario. La sola possibilità che siano i medici e il personale sanitario, troppo spesso senza attrezzature adeguate a lottare per fornire assistenza ai pazienti contagiati dal virus, non può essere la soluzione a lungo termine. Fronteggiare l’emergenza con la grave carenza di idonei Dispositivi di protezione individuale (Dpi) e di dispositivi medici salvavita ha purtroppo contribuito a determinare un alto numero di decessi quotidiano. Avremmo assistito ad un ridotto numero di decessi se fossero stati disponibili ventilatori polmonari in numero adeguato? Le cronache, ma anche la querelle nata tra opinionisti e società scientifiche, riportano come forse in casi selezionati ci sia stata la necessità di fare scelte in relazione alla disponibilità o meno di supporti rianimatori.
Anche per questo una parte dell’imprenditoria italiana, ha deciso di farsi avanti e non aspettare interventi esteri che forse mai arriveranno, producendo da sé quanto necessario. Nelle ultime due settimane aziende come la Medilife Spa, hanno trasformato parte della loro produzione abituale per realizzare dispositivi medici e aiutare a colmare i vuoti della catena di fornitura agli ospedali del centro-sud in questa situazione straordinaria, stampando in 3D valvole per respiratori, caschi, tubi e maschere per la ventilazione di emergenza. Così pure raccordi e adattatori per montare due respiratori su un singolo ventilatore, per dare l’opportunità di collegare due persone allo stesso macchinario.
L’Università di Roma Tor Vergata, nell’ambito del Dipartimento di Medicina sperimentale del corso di Ingegneria medica coordinato dal professor Nicola Rosato ha siglato un protocollo d’intesa con Medilife Spa. Il docente ha al suo attivo progetti di ricerca come “applicazioni cliniche di tecnologie a radiofrequenza (Rfid)”, perché all’azienda interessava un partner che studiasse materiali innovativi per realizzare nuove protesi impiantabili. Un progetto molto ampio che si adegua a quella che è oggi la principale necessità, contenere e debellare la pandemia di Covid-19 il prima possibile. I prodotti vengono stampati e inviati in tutto il centro e il sud dell’Italia, poiché le aziende produttrici che fanno parte di una rete, la “The 3D Group”, si sono suddivise il territorio da supportare. L’azienda Medilife Spa di Roma, che ha a disposizione specifiche competenze per la stampa 3D, ingegneri per la progettazione e per l’accoglienza di progetti già eseguiti e pronti solo per la stampa, controllo qualità e requisiti normativi, ha già provveduto a far realizzare un modulo sulla sua pagina web con area riservata al service, che sarà online dalla prossima settimana.
Attraverso questo portale web si potrà contattare l’azienda per far caricare la richiesta dei prodotti o il file con il disegno da stampare. Riguardo ai costi, evidenziano dall’azienda che pur se la richiesta si sta facendo importante, in realtà sono solo quelli del materiale utilizzato e ciò proprio per favorire le aziende ospedaliere in grave difficoltà. Al nord sono stati consegnati in un primo tempo pezzi a titolo gratuito. Abs, Pla, Pvc e polimeri vari sono i materiali ad uso sanitario utilizzato in questa fase. Una volta stampati, i pezzi vengono introdotti nelle vasche di lavaggio per la pulitura e poi impacchettati in confezioni sanificate o sterili, secondo le norme di igiene stabilite, poi spediti al committente.
Ma come avviene la creazione di un pezzo attraverso la stampa in 3D? “Con la stampa 3D si producono oggetti tridimensionali partendo da un disegno digitale creato in ambienti Cad”, ci spiega l’ingegnere Michele Pietro Camarda, laureato in Ingegneria meccanica alla Sapienza, e che ha svolto la sua tesi proprio su questo tema. “Se sono un designer e progetto un oggetto di prima necessità come in questo caso di emergenza Covid, preparo il disegno 3D del pezzo, dopo averlo ultimato lo importo in un ulteriore ambiente tridimensionale che ha il compito di preparare la traiettoria che la testa della stampante deve eseguire per realizzarlo, invio tale traiettoria alla macchina e questa porta a compimento il suo lavoro secondo i tempi che le sono possibili. A seconda dei materiali che devo stampare si applicano differenti tecnologie. Non si può stampare la plastica come un metallo o una lega metallica, a ciascun materiale corrisponde una specifica difficoltà nella lavorazione. Tipicamente per stampare oggetti in plastica, che è il materiale che interessa in questo frangente, si procede per deposito di filamento fuso, estrudendo il profilo desiderato strato dopo strato”.
Proprio per questo motivo, “la stampa 3D fa parte dell’Additive Manufacturing, delle tecnologie additive, perché l’oggetto finale che viene realizzato lo si è ottenuto tramite un processo di aggiunta di materiale, piuttosto che di rimozione di questo (come nel caso delle lavorazioni al tornio o alla fresa). Con il metallo funziona in maniera diversa, difficilmente si procede per deposito di filamento fuso; più comunemente si utilizza la tecnica di fusione selettiva a laser (ma non solo), che consiste nello spargimento di polvere metallica sulla piattaforma di stampa, saldata dal laser della macchina in un processo seriale strato per strato. Si possono stampare in questo modo innumerevoli metalli e leghe metalliche, per esempio oro e argento nel settore dell’oreficeria, titanio nel settore aerospaziale, leghe cromo-cobalto per l’industria dentale, diversi tipi di acciai”.
Mentre gli oggetti in plastica “vengono estrusi usando filamenti dei tipi e colori più svariati, tanto che, specialmente quando si parla di uso domestico, la spesa principale che una stampante 3D comporta è proprio quella relativa ai filamenti. Chi lavora in questo settore ad un livello professionale ha inevitabilmente delle competenze enormi, non si limita a progettare un cubo o un tubo, ma è in grado di realizzare qualsiasi elemento o assieme di elementi, poiché i software impiegati nel disegno 3D sono strumenti di potenza eccezionale”.
@vanessaseffer


 La rapida diffusione del Covid-19 ha messo a dura prova il sistema sanitario. La sola possibilità che siano i medici e il personale sanitario, troppo spesso senza attrezzature adeguate a lottare per fornire assistenza ai pazienti contagiati dal virus, non può essere la soluzione a lungo termine. Fronteggiare l’emergenza con la grave carenza di idonei Dispositivi di protezione individuale (Dpi) e di dispositivi medici salvavita ha purtroppo contribuito a determinare un alto numero di decessi quotidiano. Avremmo assistito ad un ridotto numero di decessi se fossero stati disponibili ventilatori polmonari in numero adeguato? Le cronache, ma anche la querelle nata tra opinionisti e società scientifiche, riportano come forse in casi selezionati ci sia stata la necessità di fare scelte in relazione alla disponibilità o meno di supporti rianimatori.
La rapida diffusione del Covid-19 ha messo a dura prova il sistema sanitario. La sola possibilità che siano i medici e il personale sanitario, troppo spesso senza attrezzature adeguate a lottare per fornire assistenza ai pazienti contagiati dal virus, non può essere la soluzione a lungo termine. Fronteggiare l’emergenza con la grave carenza di idonei Dispositivi di protezione individuale (Dpi) e di dispositivi medici salvavita ha purtroppo contribuito a determinare un alto numero di decessi quotidiano. Avremmo assistito ad un ridotto numero di decessi se fossero stati disponibili ventilatori polmonari in numero adeguato? Le cronache, ma anche la querelle nata tra opinionisti e società scientifiche, riportano come forse in casi selezionati ci sia stata la necessità di fare scelte in relazione alla disponibilità o meno di supporti rianimatori. Proviamo a partire dalla fine e da quanto si apprende dagli organi di stampa. Poco dopo la mezzanotte del 31 dicembre una dottoressa di servizio al San Giovanni Bosco di Napoli è stata aggredita verbalmente e fisicamente con una bottigliata in faccia da un paziente, probabilmente psichiatrico; nella stessa città un medico intervenuto in aiuto di un paziente e a bordo di un’ambulanza, appena aperto lo sportello del mezzo è stato colpito da un petardo. Due episodi di aggressioni a medici in poche ore allo scoccare del 2020
Proviamo a partire dalla fine e da quanto si apprende dagli organi di stampa. Poco dopo la mezzanotte del 31 dicembre una dottoressa di servizio al San Giovanni Bosco di Napoli è stata aggredita verbalmente e fisicamente con una bottigliata in faccia da un paziente, probabilmente psichiatrico; nella stessa città un medico intervenuto in aiuto di un paziente e a bordo di un’ambulanza, appena aperto lo sportello del mezzo è stato colpito da un petardo. Due episodi di aggressioni a medici in poche ore allo scoccare del 2020 “Perché avete paura? Non avete ancora fede?”.
“Perché avete paura? Non avete ancora fede?”.
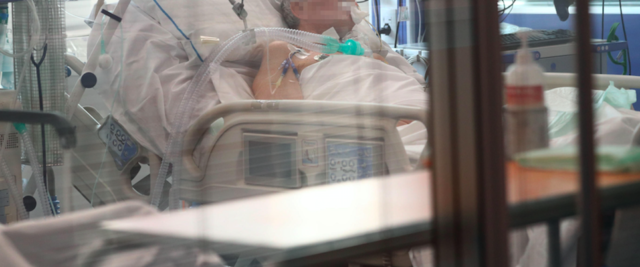
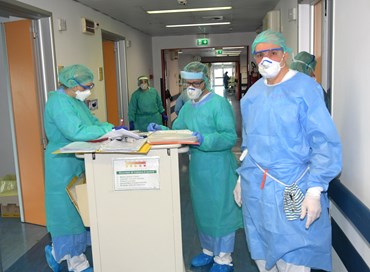 Come si sta attivando la Regione Lazio per monitorare il contenimento del contagio? Tutti i professionisti della salute adesso hanno disponibilità dei Dispositivi di protezione individuale? Proprio in tutti gli ospedali si è già azionato un piano di emergenza con un percorso alternativo, per evitare la concentrazione in un unico spazio dei pazienti Covid, non Covid e dei professionisti che operano con loro? Nella nota del ministero della Salute 7.865 del 25-3-2020 dove si dice “Aggiornamento delle linee di indirizzo organizzative dei servizi ospedalieri e territoriali in corso di emergenza Covid-19” è evidenziato quanto segue:
Come si sta attivando la Regione Lazio per monitorare il contenimento del contagio? Tutti i professionisti della salute adesso hanno disponibilità dei Dispositivi di protezione individuale? Proprio in tutti gli ospedali si è già azionato un piano di emergenza con un percorso alternativo, per evitare la concentrazione in un unico spazio dei pazienti Covid, non Covid e dei professionisti che operano con loro? Nella nota del ministero della Salute 7.865 del 25-3-2020 dove si dice “Aggiornamento delle linee di indirizzo organizzative dei servizi ospedalieri e territoriali in corso di emergenza Covid-19” è evidenziato quanto segue:
 “Si ha notizia della volontà da parte della direzione strategica della Asl Roma 6, quella dei Castelli per intenderci, di concentrare in un unico spazio fisico, o strettamente limitrofo, pazienti Covid e pazienti non Covid. Questo sembra possa accadere sin dai prossimi giorni nella terapia intensiva ed appare in aperto contrasto con quanto ribadito nella nota 7865 del 25/3/2020 del Ministero della Salute” – dichiara in un comunicato Luciano Cifaldi, segretario della Cisl Medici Lazio.
“Si ha notizia della volontà da parte della direzione strategica della Asl Roma 6, quella dei Castelli per intenderci, di concentrare in un unico spazio fisico, o strettamente limitrofo, pazienti Covid e pazienti non Covid. Questo sembra possa accadere sin dai prossimi giorni nella terapia intensiva ed appare in aperto contrasto con quanto ribadito nella nota 7865 del 25/3/2020 del Ministero della Salute” – dichiara in un comunicato Luciano Cifaldi, segretario della Cisl Medici Lazio.